Нейроэндокринная опухоль - Neuroendocrine tumor
| Нейроэндокринная опухоль | |
|---|---|
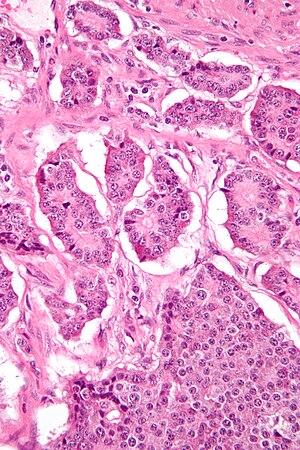 | |
| Микрофотография нейроэндокринной опухоли. H&E пятно | |
| Специальность | Эндокринная онкология |
Нейроэндокринные опухоли (СЕТИ) находятся новообразования которые возникают из ячеек эндокринный (гормональный ) и нервная система. Чаще всего они возникают в кишечнике, где их часто называют карциноид опухоли, но они также обнаруживаются в поджелудочной железе, легких и других частях тела.
Несмотря на то, что существует много видов НЭО, они рассматриваются как группа тканей, поскольку клетки этих новообразований имеют общие черты, такие как сходство внешнего вида, особые особенности. секреторные гранулы, и часто производят биогенные амины и полипептид гормоны.[1]
Классификация
ВОЗ
В Всемирная организация здоровья Схема классификации (ВОЗ) разделяет нейроэндокринные опухоли на три основные категории, которые подчеркивают степень опухоли а не анатомическое происхождение:[2][3]
- хорошо дифференцированные нейроэндокринные опухоли, которые в дальнейшем подразделяются на доброкачественные опухоли и опухоли с неопределенным поведением
- хорошо дифференцированные (низкосортные) нейроэндокринные карциномы с низкозлокачественным поведением
- низкодифференцированные нейроэндокринные карциномы (высокой степени злокачественности), которые представляют собой крупноклеточные нейроэндокринные и мелкоклеточные карциномы.
Кроме того, схема ВОЗ распознает смешанные опухоли как с нейроэндокринной, так и с нейроэндокринной эпителиальный особенности карциномы, такие как бокаловидно-клеточный рак, редкий желудочно-кишечный тракт опухоль.[4]
Отнесение данной опухоли к одной из этих категорий зависит от четко определенного гистологический особенности: размер, лимфоваскулярная инвазия, митотический считает, Ki-67 индекс маркировки, инвазия в соседние органы, наличие метастазы и производят ли они гормоны.[2][3]
Анатомическое распределение
Традиционно нейроэндокринные опухоли классифицируются по их анатомическому месту происхождения. СЕТИ могут возникать во многих различных областях тела и чаще всего располагаются в кишечник, поджелудочная железа или легкие. Различные типы ячеек, которые могут давать начало NET, присутствуют в эндокринные железы а также диффузно распределяются по всему телу, чаще всего Кульчицкие кельи или похожие энтерохромаффиноподобные клетки, которые относительно чаще встречаются в желудочно-кишечной и легочной системах.[5]
NET включают определенные опухоли желудочно-кишечного тракта и поджелудочной железы. островковые клетки,[1] некоторые опухоли тимуса и легких, а также медуллярная карцинома из парафолликулярный ячейки щитовидная железа.[1] Опухоли со схожими клеточными характеристиками в гипофиз, паращитовидная железа, и адреномедуллярный железы иногда включаются[6] или исключены.[1]
В рамках широкой категории нейроэндокринных опухолей существует множество различных типов опухолей:[7] этот план представлен для облегчения поиска информации. Нейроэндокринные опухоли редко встречаются во многих из этих областей и часто составляют лишь очень небольшую часть опухолей или раковых образований в этих местах.
- Гипофиз: Нейроэндокринная опухоль переднего отдела гипофиз
- Щитовидная железа: Нейроэндокринные опухоли щитовидной железы, особенно медуллярная карцинома
- Опухоли паращитовидных желез
- Карциноидные опухоли тимуса и средостения[8][9]
- Легочные нейроэндокринные опухоли[10][11]
- бронх[9]
- легочные карциноидные опухоли: типичный карциноид (ОК; низкосортный); атипичный карциноид (AC; средний уровень)
- мелкоклеточный рак легких (SCLC)
- крупноклеточная нейроэндокринная карцинома легкого (LCNEC)[12]
- Внелегочные мелкоклеточные карциномы (ESCC или EPSCC)
- Гастроэнтеропанкреатические нейроэндокринные опухоли (GEP-NET)[13][14]
- Передняя кишка GEP-NET (опухоли передней кишки могут концептуально включать не только СЕТИ желудка и проксимального отдела двенадцатиперстной кишки, но также поджелудочную железу и даже вилочковую железу, легкие и бронхи)[нужна цитата ]
- Эндокринные опухоли поджелудочной железы (если рассматривать отдельно от GEP-NET передней кишки)[15]
- Midgut GEP-NET (от дистальной половины 2-й части двенадцатиперстной кишки до проксимальных 2/3 поперечной ободочной кишки)
- приложение[16] включая хорошо дифференцированные NET (доброкачественные); хорошо дифференцированные НЭО (неопределенный потенциал злокачественности); хорошо дифференцированная нейроэндокринная карцинома (с низким потенциалом злокачественности); смешанная экзокринно-нейроэндокринная карцинома (бокаловидно-клеточная карцинома, также называемая аденокарциноидом и аденокарциноидом слизистой оболочки)
- Задняя кишка GEP-NET[17][18]
- Передняя кишка GEP-NET (опухоли передней кишки могут концептуально включать не только СЕТИ желудка и проксимального отдела двенадцатиперстной кишки, но также поджелудочную железу и даже вилочковую железу, легкие и бронхи)[нужна цитата ]
- Печень[19][20][21] и желчный пузырь[22]
- Опухоли надпочечников, особенно адреномедуллярные опухоли
- Феохромоцитома
- Периферическая нервная система опухоли, такие как:
- Грудь[23]
- Мочеполовой тракт
- Ячейка Меркель карцинома кожи (трабекулярный рак)
- Несколько наследственных состояний:[29]
Оценка
Нейроэндокринные поражения классифицируют гистологически в соответствии с маркерами клеточной пролиферации, а не клеточным полиморфизмом. Следующая схема классификации в настоящее время рекомендуется для всех гастроэнтеропанкреатических нейроэндокринных новообразований. Всемирная организация здоровья:[35]

| грамм | Количество митозов (на 10 HPF ) | Индекс Ki-67 (%) |
|---|---|---|
| GX | Оценка не может быть оценена | |
| G1 | < 2 | < 3% |
| G2 | От 2 до 20 | 3–20% |
| G3 | > 20 | > 20% |
Если митотический счет и Ki-67 несогласованы, используется цифра, дающая наивысшую оценку.
Нейроэндокринные новообразования G1 и G2 называются нейроэндокринными опухолями (НЭО), ранее называемыми карциноидными опухолями. Новообразования G3 называются нейроэндокринными карциномами (НЭК).
Было предложено, чтобы текущая категория G3 была далее разделена на гистологически хорошо дифференцированные и плохо дифференцированные новообразования, чтобы лучше отражать прогноз.[36]
Постановка

В настоящее время не существует единой системы стадий для всех нейроэндокринных новообразований. Хорошо дифференцированные поражения обычно имеют свою собственную систему стадирования, основанную на анатомическом расположении, тогда как плохо дифференцированные и смешанные поражения классифицируются как карциномы в этом месте. Например, НЭК желудка и смешанный аденонейроэндокринный рак классифицируются как первичная карцинома желудка.[37]
Определение стадии гастроэнтеропанкреатических нейроэндокринных опухолей 1 и 2 степени по TNM выглядит следующим образом:
| Первичная опухоль (T) | |
|---|---|
| Категория T | Критерии опухоли |
| TX | Первичная опухоль не поддается оценке |
| T0 | Нет доказательств первичной опухоли |
| Т1 | Поражает собственную пластинку или подслизистую оболочку и имеет размер менее или равный 1 см |
| Т2 | Поражает собственную мышечную мышцу размером более 1 см |
| Т3 | Проникает через собственную мышечную ткань в субсерозную ткань без проникновения в вышележащую серозную оболочку |
| Т4 | Поражает висцеральную брюшину (серозную) или другие органы или соседние структуры |
| Региональный лимфатический узел (N) | |
| Категория N | N критерии |
| NX | Региональные лимфатические узлы не могут быть оценены |
| N0 | Нет метастазов в регионарные лимфатические узлы |
| N1 | Метастазы в регионарные лимфатические узлы |
| Отдаленные метастазы (М) | |
| Категория M | M критерии |
| M0 | Нет отдаленных метастазов |
| M1 | Отдаленные метастазы |
| M1a | Метастазы в печень |
| M1b | Метастаз как минимум в один внепеченочный участок |
| M1c | Метастазы в печени и вне печени |
| Группы стадий прогноза AJCC | |
| Этап | Критерии |
| я | Т1, N0, M0 |
| II | T2 или T3, N0, M0 |
| III | Любые T, N1, M0; T4, N0, M0 |
| IV | Любой T, любой N, M1 |
| Первичная опухоль (T) | |
|---|---|
| Категория T | Критерии опухоли |
| TX | Первичная опухоль не может быть оценена |
| Т1 | Поражает только слизистую или подслизистую оболочку и имеет размер менее или равный 1 см (опухоли двенадцатиперстной кишки) Ограничен сфинктером Одди и меньше или равен 1 см (ампулярные опухоли) |
| Т2 | Поражает собственную мышечную мышцу или составляет> 1 см (двенадцатиперстная кишка) Проникает через сфинктер в подслизистую оболочку двенадцатиперстной кишки или собственную мышечную оболочку или составляет> 1 см (в ампулах) |
| Т3 | Поражает поджелудочную железу или перипанкреатическую жировую ткань |
| Т4 | Поражает висцеральную брюшину (серозную) или другие органы |
| Региональный лимфатический узел (N) | |
| Категория N | N критерии |
| NX | Региональные лимфатические узлы не могут быть оценены |
| N0 | Нет метастазов в регионарные лимфатические узлы |
| N1 | Метастазы в регионарные лимфатические узлы |
| Отдаленные метастазы (М) | |
| Категория M | M критерии |
| M0 | Нет отдаленных метастазов |
| M1 | Отдаленные метастазы |
| M1a | Метастазы в печень |
| M1b | Метастаз по крайней мере в одном внепеченочном участке |
| M1c | Метастазы в печени и вне печени |
| Группы стадий прогноза AJCC | |
| Этап | Критерии |
| я | Т1, N0, M0 |
| II | T2 или T3, N0, M0 |
| III | Т4, N0, M0; Любые T, N1, M0 |
| IV | Любой T, любой N, M1 |
| Первичная опухоль (T) | |
|---|---|
| Категория T | Критерии опухоли |
| TX | Первичная опухоль не поддается оценке |
| T0 | Нет доказательств первичной опухоли |
| Т1 | Поражает собственную пластинку слизистой оболочки или подслизистую оболочку и имеет размер менее или равный 1 см |
| Т2 | Поражает собственную мышечную мышцу размером более 1 см |
| Т3 | Проникает через собственную мышечную ткань в суберозную ткань без проникновения в вышележащую серозную оболочку |
| Т4 | Поражает висцеральную брюшину (серозную) или другие органы или соседние структуры |
| Региональный лимфатический узел (N) | |
| Категория N | N критерии |
| NX | Региональные лимфатические узлы не могут быть оценены |
| N0 | Нет метастазов в регионарные лимфатические узлы |
| N1 | Метастазы в регионарные лимфатические узлы менее 12 узлов |
| N2 | Большие брыжеечные образования (> 2 см) и / или обширные узловые отложения (12 или больше), особенно те, которые покрывают верхние брыжеечные сосуды |
| Отдаленные метастазы (М) | |
| Категория M | M критерии |
| M0 | Нет отдаленных метастазов |
| M1 | Отдаленные метастазы |
| M1a | Метастазы в печень |
| M1b | Метастаз как минимум в один внепеченочный участок |
| M1c | Метастазы в печени и вне печени |
| Группы стадий прогноза AJCC | |
| Этап | Критерии |
| я | Т1, N0, M0 |
| II | T2 или T3, N0, M0 |
| III | Любые T, N1 или N2, M0; Т4, N0, M0; |
| IV | Любой T, любой N, M1 |
| Первичная опухоль (T) | |
|---|---|
| Категория T | Критерии опухоли |
| TX | Первичная опухоль не поддается оценке |
| T0 | Нет доказательств первичной опухоли |
| Т1 | 2 см или меньше в наибольшем измерении |
| Т2 | Опухоль больше 2 см, но меньше или равна 4 см |
| Т3 | Опухоль более 4 см, инвазия в суберозную область или поражение мезоаппендикса. |
| Т4 | Перфорирует брюшину или напрямую проникает в другие органы или структуры (исключая прямое распространение настенной росписи на прилегающую подсерозу соседней кишки) |
| Региональный лимфатический узел (N) | |
| Категория N | N критерии |
| NX | Региональные лимфатические узлы не могут быть оценены |
| N0 | Нет метастазов в регионарные лимфатические узлы |
| N1 | Метастазы в регионарные лимфатические узлы |
| Отдаленные метастазы (М) | |
| Категория M | M критерии |
| M0 | Нет отдаленных метастазов |
| M1 | Отдаленные метастазы |
| M1a | Метастазы в печень |
| M1b | Метастаз как минимум в один внепеченочный участок |
| M1c | Метастазы в печени и вне печени |
| Группы стадий прогноза AJCC | |
| Этап | Критерии |
| я | Т1, N0, M0 |
| II | T2 или T3, N0, M0 |
| III | Любые T, N1, M0; Т4, N1, M0 |
| IV | Любой T, любой N, M1 |
| Первичная опухоль (T) | |
|---|---|
| Категория T | Критерии опухоли |
| TX | Первичная опухоль не поддается оценке |
| T0 | Нет доказательств первичной опухоли |
| Т1 | Проникает в собственную пластинку или подслизистую оболочку и составляет менее 2 см. |
| T1a | Менее 1 см в наибольшем измерении |
| T1b | 1–2 см в наибольшем измерении |
| Т2 | Поражает собственную мышечную оболочку или размером более 2 см с поражением собственной пластинки или подслизистой основы |
| Т3 | Проникает через собственную мышечную ткань в субсерозную ткань без проникновения в вышележащую серозную оболочку |
| Т4 | Поражает висцеральную брюшину (серозную) или другие органы или соседние структуры |
| Региональный лимфатический узел (N) | |
| Категория N | N критерии |
| NX | Региональные лимфатические узлы не могут быть оценены |
| N0 | Нет метастазов в регионарные лимфатические узлы |
| N1 | Метастазы в регионарные лимфатические узлы |
| Отдаленные метастазы (М) | |
| Категория M | M критерии |
| M0 | Нет отдаленных метастазов |
| M1 | Отдаленные метастазы |
| M1a | Метастазы в печень |
| M1b | Метастаз как минимум в один внепеченочный участок |
| M1c | Метастазы в печени и вне печени |
| Группы стадий прогноза AJCC | |
| Этап | Критерии |
| я | Т1, N0, M0 |
| IIA | Т2, N0, M0 |
| МИБ | Т3, N0, M0 |
| IIIA | T4, N0, M0 |
| IIIB | Любые T, N1, M0 |
| IV | Любой T, любой N, M1 |
| Первичная опухоль (T) | |
|---|---|
| Категория T | Критерии опухоли |
| TX | Первичная опухоль не поддается оценке |
| Т1 | Ограничено поджелудочной железой, размером не более 2 см |
| Т2 | Ограничивается поджелудочной железой, размером 2–4 см. |
| Т3 | Ограничено поджелудочной железой> 4 см; или вторжение в двенадцатиперстную кишку или желчный проток |
| Т4 | Поражение соседних органов или стенки крупных сосудов |
| Региональный лимфатический узел (N) | |
| Категория N | N критерии |
| NX | Региональные лимфатические узлы не могут быть оценены |
| N0 | Нет вовлечения регионарных лимфатических узлов |
| N1 | Поражение регионарных лимфатических узлов |
| Отдаленные метастазы (М) | |
| Категория M | M критерии |
| M0 | Нет отдаленных метастазов |
| M1 | Отдаленные метастазы |
| M1a | Метастазы в печень |
| M1b | Метастаз как минимум в один внепеченочный участок |
| M1c | Метастазы в печени и вне печени |
| Группы стадий прогноза AJCC | |
| Этап | Критерии |
| я | Т1, N0, M0 |
| II | T2 или T3, N0, M0 |
| III | Любые T, N1, M0; T4, N0, M0 |
| IV | Любой T, любой N, M1 |
Признаки и симптомы
Гастроэнтеропанкреатический
Концептуально существует два основных типа НЭО в категории гастроэнтеропанкреатических нейроэндокринных опухолей (GEP-NET): те, которые возникают из желудочно-кишечный (GI) системы и те, которые возникают из поджелудочная железа. При использовании термин «карциноид» часто применялся к обоим, хотя иногда его применяли ограничительно к сетям желудочно-кишечного тракта (как здесь) или, альтернативно, к тем опухолям, которые секретируют функциональные гормоны или же полипептиды связаны с клиническими симптомами, как обсуждалось.[нужна цитата ]
Карциноидные опухоли
Карциноиды чаще всего поражает тонкую кишку, особенно подвздошную кишку, и являются наиболее частым злокачественным новообразованием приложение. Многие карциноиды протекают бессимптомно и обнаруживаются только после хирургического вмешательства по несвязанным причинам. Эти случайные карциноиды обычны; Одно исследование показало, что они есть у одного человека из десяти.[44] Многие опухоли не вызывают симптомов даже при метастазировании.[45] Другие опухоли, даже очень маленькие, могут вызывать побочные эффекты, выделяя гормоны.[46]
Десять процентов (10%)[47] или меньшее количество карциноидов, в первую очередь некоторых карциноидов средней кишки, секретируют чрезмерные уровни ряда гормоны, в первую очередь серотонин (5-HT) или вещество P,[48] вызывая созвездие симптомов, называемых карциноидный синдром:
- промывание
- понос
- астма или хрипы
- хроническая сердечная недостаточность (Швейцарский франк)
- спазмы в животе
- периферический отек
- учащенное сердцебиение
Карциноидный криз с сильной гиперемией, бронхоспазмом, тахикардией и широко и быстро колеблющимся артериальным давлением.[1] может возникнуть при острой секреции большого количества гормона,[48] что иногда вызывается такими факторами, как диета,[48] алкоголь,[48] хирургия[1][48] химиотерапия,[48] эмболизирующая терапия или радиочастотная абляция.[1]
Хроническое воздействие высоких уровней серотонина вызывает утолщение сердечные клапаны, особенно трикуспидальный и легочный клапаны, и в течение длительного периода может привести к хроническая сердечная недостаточность.[48] Однако замена клапана требуется редко.[49] Чрезмерный отток серотонина может вызвать истощение триптофан ведущий к ниацин дефицит, и, следовательно, пеллагра,[1] что связано с дерматитом, деменцией и диареей. Некоторые из этих опухолей могут секретировать многие другие гормоны, чаще всего гормон роста это может вызвать акромегалия или кортизол, который может вызвать синдром Кушинга.[нужна цитата ]
Изредка, кровотечение или эффекты объема опухоли представляют собой присутствующие симптомы. Непроходимость кишечника может произойти, иногда из-за фиброзирование эффекты чистых секреторных продуктов[46] с интенсивной десмопластической реакцией в месте опухоли или брыжейка.
Нейроэндокринные опухоли поджелудочной железы
Нейроэндокринные опухоли поджелудочной железы (PanNET) часто называют «опухолями островковых клеток»,[50][51] или «эндокринные опухоли поджелудочной железы»[2]
Номинал PanNET соответствует текущему ВОЗ руководящие указания. Исторически сложилось так, что PanNET также назывались различными терминами, и их до сих пор часто называют «опухолями островковых клеток» или «эндокринными опухолями поджелудочной железы».[52] берут начало в поджелудочной железе. PanNET сильно отличаются от обычной формы панкреатический рак, аденокарцинома, возникающая в экзокринной части поджелудочной железы. Около 95 процентов опухолей поджелудочной железы - аденокарцинома; только 1 или 2% клинически значимых новообразований поджелудочной железы являются GEP-NET.[нужна цитата ]
Хорошо или промежуточно дифференцированные сети PanNET иногда называют островковая клетка опухоли; нейроэндокринный рак (НЭК) (синоним островково-клеточной карциномы) более агрессивен. До 60% сетей PanNET являются несекретными или нефункциональными, которые либо не секретируют, либо количество или тип продуктов, таких как панкреатический полипептид (PPoma), хромогранин А и нейротензин не вызывают клинического синдрома, хотя уровень в крови может быть повышен.[29] Функциональные опухоли часто классифицируют по гормону, который сильнее всего секретируется нейроэндокринная опухоль поджелудочной железы, как описано в этой основной статье.
Другой
Помимо двух основных категорий GEP-NET, существуют более редкие формы нейроэндокринных опухолей, которые возникают в любом месте тела, в том числе внутри легкое, тимус и паращитовидная железа. Бронхиальный карциноид может вызвать обструкцию дыхательных путей, пневмония, плеврит, затрудненное дыхание, кашель и кровохарканье, или может быть связано со слабостью, тошнотой, потерей веса, ночным потоотделением, невралгией и синдромом Кушинга. Некоторые из них протекают бессимптомно.[нужна цитата ]
Нейроэндокринные опухоли животных включают нейроэндокринный рак печени у собак и дьявольская опухоль на лице в Тасманские дьяволы.[53][54][55]
Семейные синдромы
Большинство НЭО поджелудочной железы носят спорадический характер.[50] Однако нейроэндокринные опухоли можно увидеть при нескольких наследственных семейных синдромах, включая:[29]
- множественная эндокринная неоплазия 1 типа (MEN1)
- множественная эндокринная неоплазия 2 типа (ДУХ2)
- фон Хиппель-Линдау (ВХЛ) болезнь[29]
- нейрофиброматоз Тип 1[30]
- туберозный склероз[31][32]
- Комплекс Карни[33][34]
Учитывая эти ассоциации, рекомендации в NET включают оценку семейного анамнеза, оценку вторичных опухолей и, в некоторых случаях, тестирование на мутации зародышевой линии, такие как MEN1.[1]
Патофизиология
Считается, что сети возникают из-за различных нейроэндокринные клетки чья обычная функция - служить в нейроэндокринный интерфейс. Нейроэндокринные клетки присутствуют не только в эндокринный железы по всему телу, производящие гормоны, но обнаружены во всех тканях организма.[56]
Диагностика
Эта секция нужны дополнительные цитаты для проверка. (Ноябрь 2015) (Узнайте, как и когда удалить этот шаблон сообщения) |
Маркеры
Симптомы секретируемых гормонов могут побудить к измерению соответствующих гормонов в крови или связанных с ними мочевых продуктах для первоначальной диагностики или оценки интервалов изменения опухоли. Секреторная активность опухолевых клеток иногда отличается от иммунореактивности тканей к определенным гормонам.[57]

Учитывая разнообразную секреторную активность NET, существует множество других потенциальных маркеров, но для клинических целей обычно достаточно ограниченного набора.[1] Помимо гормонов секреторных опухолей, наиболее важными маркерами являются:
- хромогранин A (CgA) присутствует в 99% метастатических карциноидных опухолей[58]
- моча 5-гидроксииндолуксусная кислота (5-HIAA)
- нейрон-специфическая энолаза (NSE, гамма-гамма димер)
- синаптофизин (P38)
Новые маркеры включают N-конец усеченный вариант Hsp70 присутствует в НЭО, но отсутствует в нормальных островках поджелудочной железы.[59] Высокий уровень CDX2, а гомеобокс генный продукт, необходимый для развития и дифференциации кишечника, обнаруживается в НЭО кишечника. Нейроэндокринный секреторный белок-55, член хромогранин family, наблюдается при эндокринных опухолях поджелудочной железы, но не в НЭО кишечника.[59]
Изображения
Для морфологической визуализации КТ-сканирование, МРТ, сонография (ультразвук) и эндоскопия (включая эндоскопическое ультразвуковое исследование). Многофазная КТ и МРТ обычно используются как для диагностики, так и для оценки терапии. Многофазную КТ следует проводить до и после внутривенной инъекции контрастного вещества на основе йода, как на поздней артериальной фазе, так и в фазе воротной вены (трехфазное исследование). Хотя МРТ обычно превосходит КТ как для выявления первичной опухоли, так и для оценки метастазов, КЭКТ более широко доступна даже в академических учреждениях. Поэтому часто выбирают многофазную КТ.[3][60]
Достижения в области визуализации в ядерной медицине, также известной как молекулярная визуализация, улучшили диагностические и лечебные парадигмы у пациентов с нейроэндокринными опухолями. Это связано с его способностью не только определять очаги болезни, но и характеризовать их. Нейронедокринные опухоли экспрессируют рецепторы соматостатина, являющиеся уникальной мишенью для визуализации. Октреотид - это синтетическая модификация соматостатина с более длительным периодом полураспада.[нужна цитата ] OctreoScan, также называемый рецептором соматостатина сцинтиграфия (SRS или SSRS), использует внутривенно вводили октреотид, который химически связан с радиоактивным веществом, часто индий -111, чтобы обнаружить более крупные поражения с опухолевыми клетками, которые страдают от октреотида.[нужна цитата ]
Визуализация рецепторов соматостатина теперь может выполняться с помощью позитронно-эмиссионной томографии (ПЭТ), которая обеспечивает более высокое разрешение, трехмерную и более быструю визуализацию. Галлий -68 рецептор ДОМАШНИЙ ПИТОМЕЦ -КТ намного точнее, чем OctreoScan.[61]
Визуализация с помощью ПЭТ с фтор-18-фтордезоксиглюкозой (ФДГ) может быть полезной для визуализации некоторых нейроэндокринных опухолей.[62] Это сканирование выполняется путем внутривенного введения радиоактивного сахара. Опухоли, которые растут быстрее, потребляют больше сахара. Используя это сканирование, можно оценить агрессивность опухоли.[нужна цитата ]
Функциональная визуализация с использованием меченного галлием аналога соматостатина и ПЭТ-индикаторов 18F-FDG обеспечивает лучшую стадию и прогноз нейроэндокринных новообразований[63].
Комбинация рецептора соматостатина и ПЭТ-визуализации FDG способна количественно оценить экспрессию рецептора соматостатина на клеточной поверхности (SSTR) и гликолитический метаболизм, соответственно.[62] Возможность выполнить это исследование всего тела подчеркивает ограничения, связанные с использованием гистопатологических данных, полученных из одного места. Это позволяет лучше выбрать наиболее подходящую терапию для конкретного пациента.[64]
Гистопатология
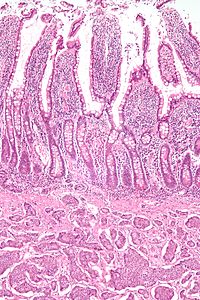
Общие черты
Нейроэндокринные опухоли, несмотря на различие эмбриологический происхождение, имеют общие фенотипический характеристики. NETs шоу ткань иммунореактивность на маркеры нейроэндокринной дифференциация (маркеры пан-нейроэндокринной ткани) и могут секретировать различные пептиды и гормоны. Существует длинный список потенциальных маркеров нейроэндокринных опухолей; несколько обзоров помогают понять эти маркеры.[65][57] Широко используемые нейроэндокринные тканевые маркеры разнообразны. хромогранины, синаптофизин и PGP9.5. Нейрон-специфическая энолаза (NSE) меньше специфический.[1][5] Ядерный нейроэндокринный маркер, связанный с инсулиномой протеин-1 (INSM1), оказался чувствительным, а также высокоспецифичным для нейроэндокринной дифференцировки.[66]
Сети часто представляют собой небольшие образования желтого или коричневого цвета, часто расположенные в подслизистая основа или более глубоко интрамурально, и они могут быть очень твердыми из-за сопровождающего интенсивного десмопластический реакция. Вышележащая слизистая оболочка может быть неповрежденной или изъязвленный. Некоторые GEP-NET глубоко вторгаются, чтобы вовлечь брыжейка.[нужна цитата ] Гистологически NET являются примером «маленьких синеклеточных опухолей», демонстрируя однородные клетки, которые имеют круглое или овальное заштрихованное ядро и скудную розовую зернистую цитоплазму. Клетки могут по-разному выстраиваться в островки, железы или листы. Обследование с высоким увеличением показывает мягкую цитопатологию. Электронная микроскопия может идентифицировать секреторные гранулы. Обычно минимальное плеоморфизм но реже может быть анаплазия, митотический активность, и некроз.[нужна цитата ]
Некоторые нейроэндокринные опухолевые клетки обладают особенно сильным гормон рецепторы, Такие как соматостатин рецепторы и сильно поглощают гормоны. Этот жадность может помочь в диагностике и сделать некоторые опухоли уязвимыми для таргетной гормональной терапии.[нужна цитата ]
Аргентафин и секреция гормонов
Эта секция нужны дополнительные цитаты для проверка. (Ноябрь 2015) (Узнайте, как и когда удалить этот шаблон сообщения) |
Сети с определенным анатомическим происхождением часто демонстрируют сходное поведение в группе, например передняя кишка (который концептуально включает поджелудочную железу и даже тимус, дыхательные пути и сети легких), средняя кишка и задняя кишка; отдельные опухоли на этих участках могут отличаться от этих групповых тестов:
- Сети передней кишки аргентафин отрицательный. Несмотря на низкое содержание серотонина, они часто выделяют 5-гидрокситриптофан (5-HTP), гистамин и несколько полипептидных гормонов. Могут быть ассоциированные атипичный карциноидный синдром, акромегалия, болезнь Кушинга, другие эндокринные нарушения, телеангиэктазии или гипертрофия кожи лица и верхней части шеи.[67] Эти опухоли могут метастазировать в кости.
- Сети средней кишки являются аргентаффин-положительными, могут продуцировать высокие уровни серотонин-5-гидрокситриптамина (5-HT), кининов, простагландинов, вещества P (SP) и других вазоактивных пептидов, а также иногда вырабатывают кортикотропный гормон (ранее адренокортикотропный гормон [АКТГ]). Метастазы в кости встречаются редко.
- Сети задней кишки являются аргентаффинотрицательными и редко секретируют 5-HT, 5-HTP или любые другие вазоактивные пептиды. Метастазы в кости не редкость.
Уход
Несколько вопросов помогают определить подходящее лечение нейроэндокринной опухоли, включая ее локализацию, инвазивность, секрецию гормонов и метастазирование. Лечение может быть направлено на излечение болезни или облегчение симптомов (временное облегчение ). Наблюдение возможно при нефункционирующих нейроэндокринных опухолях низкой степени злокачественности. Если опухоль локально распространена или имеет метастазы, но, тем не менее, медленно растет, лечение, которое облегчает симптомы, часто может быть предпочтительнее немедленных сложных операций.[нужна цитата ]
Опухоли средней и высокой степени злокачественности (некарциноиды) обычно лучше всего лечить с помощью различных ранних вмешательств (активная терапия), а не наблюдения (выжидательный подход).[68]
Лечение улучшилось за последние несколько десятилетий, и результаты улучшаются.[46] При злокачественных карциноидных опухолях с карциноидным синдромом медиана выживаемость увеличилась с двух до более чем восьми лет.[69]
Подробные инструкции по лечению нейроэндокринных опухолей доступны в ESMO,[70] NCCN[71] и группа из Великобритании.[1] В NCI содержит рекомендации для нескольких категорий НЭО: островковых опухолей поджелудочной железы,[72] карциноиды желудочно-кишечного тракта,[73] Ячейка Меркель опухоли[74] и феохромоцитома /параганглиома.[75]
Хирургия
Даже если опухоль распространилась и метастазировала, что делает невозможным излечение, операция часто играет роль в нейроэндокринном раке для временное облегчение симптомов и, возможно, увеличения продолжительности жизни.[68]
Холецистэктомия рекомендуется, если рассматривается возможность длительного лечения соматостатин аналоги.[76]:46
Симптоматическое облегчение
При секреторных опухолях аналоги соматостатина, вводимые подкожно или внутримышечно, облегчают симптомы, блокируя высвобождение гормона. Консенсусный обзор сообщил об использовании аналогов соматостатина для GEP-NET.[77]
Эти препараты могут также анатомически стабилизировать или уменьшить опухоли, как было предложено в исследовании PROMID (плацебо-контролируемое проспективное рандомизированное исследование антипролиферативной эффективности октреотида LAR у пациентов с метастатическими нейроэндокринными опухолями средней кишки): по крайней мере, в этой подгруппе НЭО, средняя стабилизация опухоли было 14,3 месяца по сравнению с 6 месяцами для плацебо.[78]
Исследование CLARINET (рандомизированное двойное слепое плацебо-контролируемое исследование антипролиферативных эффектов ланреотида у пациентов с энтеропанкреатическими нейроэндокринными опухолями) дополнительно продемонстрировало антипролиферативный потенциал ланреотида, аналога соматостатина и недавно одобренного FDA лечения GEP-NETS. В этом исследовании ланреотид показал статистически значимое улучшение выживаемости без прогрессирования заболевания, достигнув своей основной конечной точки. Заболевание у шестидесяти пяти процентов пациентов, получавших ланреотид в исследовании, не прогрессировало и не приводило к смерти на 96 неделе, то же самое было верно для 33% пациентов, получавших плацебо. Это представляло снижение риска прогрессирования заболевания или смерти на 53% при приеме ланреотида при соотношении рисков 0,47.[79]
Ланреотид - первая и единственная одобренная FDA противоопухолевая терапия, демонстрирующая статистически значимое улучшение выживаемости без прогрессирования в комбинированной популяции пациентов с GEP-NETS.[нужна цитата ]
Другие лекарства, которые блокируют определенные секреторные эффекты, иногда могут облегчить симптомы.[49]
Химиотерапия
Интерферон иногда используется для лечения GEP-NET.[80] Его эффективность несколько сомнительна, но низкие дозы могут быть титрованный внутри каждого человека, часто учитывая влияние на кровь лейкоциты считать;[80] Интерферон часто используется в сочетании с другими агентами, особенно с аналогами соматостатина, такими как октреотид.[нужна цитата ]
Нейроэндокринные опухоли желудочно-кишечного тракта
Большинство карциноидных опухолей желудочно-кишечного тракта не реагируют на химиотерапевтические препараты.[49] показывает от 10 до 20% ответов, которые обычно составляют менее 6 месяцев. Сочетание химиотерапевтических препаратов обычно не дает значительного улучшения[49] показывает от 25 до 35% ответов, которые обычно составляют менее 9 месяцев.
Исключения мало дифференцированный (высоко-оценка или же анапластический ) метастатическое заболевание, при котором цисплатин с этопозид может быть использовано[49] и Соматостатин Опухоли, отрицательные по рецепторной сцинтиграфии (SSRS), у которых частота ответа превышала 70% по сравнению с 10% в сильно положительных карциноидных опухолях SRSS.[1]
ПанНЕТ
Таргетная терапия с эверолимус (Афинитор) и сунитиниб (Сутент) одобрено FDA при неоперабельных, местнораспространенных или метастатический ПанНЕТ. Некоторые сети PanNET более чувствительны к химиотерапия чем желудочно-кишечный карциноид опухоли. Несколько агентов проявили активность[49] и сочетание нескольких лекарств, в частности доксорубицин с стрептозоцин и фторурацил (5-FU или f5U), часто более эффективен. Хотя малоэффективен в хорошо дифференцированных ПЭТ, цисплатин с этопозид активен при низкодифференцированном нейроэндокринном раке (PDNEC).[49]
Радионуклидная терапия
Радионуклидная терапия пептидных рецепторов (PRRT) - это тип радиоизотопная терапия (RIT)[6] в котором пептид или гормон сопряженный к радионуклид или же радиолиганд дано внутривенно, пептид или нейроаминовый гормон, ранее показавший хорошее поглощение индикаторной дозы, с использованием визуализации рецептора соматостатина, как подробно описано выше. Этот тип лучевая терапия является системной терапией и влияет на соматостатин-положительное заболевание.[81] Пептидный рецептор может быть связан с лютеций-177, иттрий-90, индий-111 и другие изотопы, включая альфа-излучатели.[82] Это высоко целенаправленная и эффективная терапия с минимальными побочными эффектами при опухолях с высоким уровнем экспрессии соматостатина на поверхности клеток, поскольку излучение поглощается в участках опухоли или выводится с мочой. Радиоактивно меченные гормоны попадают в опухолевые клетки, которые вместе с соседними клетками повреждаются присоединенным излучением. Не все клетки сразу погибают; гибель клеток может продолжаться до двух лет.[нужна цитата ]
Изначально PRRT использовался для сетей низкого качества. Это также очень полезно в более агрессивных сетях, таких как сети 2 и 3 степени.[83][84] при условии, что они демонстрируют высокий уровень поглощения при визуализации SSTR, чтобы предположить пользу.
Печеночная артерия
Метастазы в печень можно лечить с помощью нескольких видов лечения печеночной артерии, основываясь на наблюдении, что опухолевые клетки получают почти все свои питательные вещества из печеночной артерии, в то время как нормальные клетки печени получают около 70-80 процентов своих питательных веществ и 50%. они снабжают кислородом из воротной вены и, таким образом, могут выжить с эффективно заблокированной печеночной артерией.[46][85]
- Эмболизация печеночной артерии (HAE) перекрывает кровоток к опухолям, достигая значительного уменьшения опухоли более чем на 80%.[48] При химиотерапии печеночной артерии химиотерапевтические агенты вводятся в печеночную артерию, часто путем постоянной инфузии в течение нескольких часов или даже дней. По сравнению с системной химиотерапией, более высокая доля химиотерапевтических агентов (теоретически) доставляется в очаги поражения печени.[85]
- Химиоэмболизация печеночной артерии (HACE), иногда называемый трансартериальной химиоэмболизацией (TACE), сочетает эмболизацию печеночной артерии с химиоинфузией печеночной артерии: эмбосферы, связанные с химиотерапевтическими агентами, введенными в печеночную артерию, оседают в нижних капиллярах. Сферы не только блокируют кровоток к очагам поражения, но, останавливая действие химиотерапевтических агентов в непосредственной близости от очагов поражения, они обеспечивают гораздо лучшее целевое воздействие, чем обеспечивает химиоинфузия.[нужна цитата ]
- Селективная внутренняя лучевая терапия (SIRT)[86] при нейроэндокринных метастазах в печень[87] доставляет терапию радиоактивными микросферами (RMT) путем инъекции в печеночную артерию, путем размещения (как в случае HAE и HACE) в нижележащих капиллярах. В отличие от гормонального лучевая терапия, повреждения не обязательно должны сверхэкспрессировать пептидные рецепторы. Механическое нацеливание доставляет излучение от микросфер, меченных иттрием, избирательно к опухолям без чрезмерного воздействия на нормальную печень.[88] Этот тип лечения одобрен FDA для метастазов в печень, вторичных по отношению к колоректальной карциноме, и изучается для лечения других злокачественных новообразований печени, включая нейроэндокринные злокачественные новообразования.[86]
Другие методы лечения
Радиочастотная абляция (RFA) используется, когда у пациента относительно мало метастазов.[нужна цитата ] При РЧА игла вводится в центр поражения и прикладывается ток для генерации тепла; опухолевые клетки погибают при приготовлении пищи.[нужна цитата ]
Криоабляция похож на RFA; эндотермическое вещество[нужна цитата ] вводится в опухоли, чтобы убить путем замораживания. Криоабляция оказалась менее успешной для сетей GEP-NET, чем RFA.[нужна цитата ]
AdVince, разновидность генная терапия с использованием генетически модифицированного онколитический аденовирус[89] и поддерживается краудфандинг кампания iCancer[90] был использован в испытании Фазы 1 против NET в 2016 году.[91]
Эпидемиология
Хотя оценки различаются, годовой заболеваемость клинически значимых нейроэндокринных опухолей составляет примерно 2,5–5 на 100 000;[92] две трети - это карциноидные опухоли, а одна треть - другие NET.
В распространенность оценивается в 35 на 100 000,[92] и может быть значительно выше, если включены клинически бессимптомные опухоли. An вскрытие Изучение поджелудочной железы у людей, умерших от не связанных причин, обнаружило чрезвычайно высокую частоту крошечных бессимптомных НЭО. Обычное микроскопическое исследование трех случайных срезов поджелудочной железы обнаружило NET в 1,6%, а несколько срезов выявили NET в 10%.[93] По мере увеличения чувствительности диагностической визуализации, например: эндоскопический ультразвуковая эхография по совпадению могут быть обнаружены очень маленькие, клинически незначимые NET; поскольку такие новообразования не связаны с симптомами, хирургическое удаление может не потребоваться.[нужна цитата ]
История
Нейроэндокринные опухоли тонкой кишки были впервые выделены среди других опухолей в 1907 году.[94][45] Они были названы карциноидными опухолями, потому что их медленный рост считался скорее «раковым», чем действительно злокачественным.[45]
Однако в 1938 году было признано, что некоторые из этих опухолей тонкой кишки могут быть злокачественными.[94][45] Несмотря на различия между этими двумя исходными категориями и дальнейшие сложности из-за последующего включения других NET поджелудочной железы и легочного происхождения, все NET иногда (неправильно) включаются в термин «карциноид».[нужна цитата ]
Энтерохромафин клетки, которые вызывают карциноидные опухоли, были идентифицированы в 1897 г. Николай Кульчицкий и их секреция серотонин была основана в 1953 г.[94] когда «промывочный» эффект серотонина стал клинически признанным. Карциноидный порок сердца был выявлен в 1952 году, а карциноидный фиброз - в 1961 году.[94]
Нейроэндокринные опухоли иногда называли APUDomas потому что эти клетки часто показывают амой прекурсор (L-ДОПА и 5-гидрокситриптофан ) тыptake и dкарбоксилирование для получения биогенных аминов, таких как катехоламины и серотонин. Хотя такое поведение также было частью опровергнутой гипотезы о том, что все эти клетки могут эмбриологически возникают из нервный гребень,[56][68][69] нейроэндокринные клетки иногда производят различные типы гормонов и аминов,[69] и у них также могут быть сильные рецепторы других гормонов, на которые они реагируют.
There have been multiple nomenclature systems for these tumors,[2] and the differences between these schema have often been confusing. Nonetheless, these systems all distinguish between well-дифференцированный (low and intermediate-оценка ) and poorly differentiated (high-grade) NETs. Cellular proliferative rate is of considerable significance in this prognostic assessment.[2]
Рекомендации
- ^ а б c d е ж грамм час я j k л м Ramage JK, Davies AH, Ardill J, et al. (Июнь 2005 г.). "Guidelines for the management of gastroenteropancreatic neuroendocrine (including carcinoid) tumours". Кишечник. 54. 54 (Suppl 4): iv1–iv16. Дои:10.1136/gut.2004.053314. ЧВК 1867801. PMID 15888809.
- ^ а б c d е Klimstra, D.S.; Modlin, I.R.; Coppola, D.; Lloyd, R.V.; Suster, S. (2010). "The Pathologic Classification of Neuroendocrine Tumors". Поджелудочная железа. 39 (6): 707–12. Дои:10.1097/MPA.0b013e3181ec124e. PMID 20664470. S2CID 3735444.
- ^ а б c Tan, E.H.; Tan, C. (2011). "Imaging of gastroenteropancreatic neuroendocrine tumors". World Journal of Clinical Oncology. 2 (1): 28–43. Дои:10.5306/wjco.v2.i1.28. ЧВК 3095463. PMID 21603312.
- ^ Van Eeden, S.; Offerhaus, G.J.A.; Hart, A.A.M.; Boerrigter, L.; Nederlof, P.M.; Porter, E.; Van Velthuysen, M.L.F. (2007). "Goblet cell carcinoid of the appendix: A specific type of carcinoma". Гистопатология. 51 (6): 763–73. Дои:10.1111/j.1365-2559.2007.02883.x. PMID 18042066. S2CID 20185589.
- ^ а б Liu Y, Sturgis CD, Grzybicki DM, et al. (Сентябрь 2001 г.). "Microtubule-associated protein-2: a new sensitive and specific marker for pulmonary carcinoid tumor and small cell carcinoma". Мод. Патол. 14 (9): 880–85. Дои:10.1038/modpathol.3880406. PMID 11557784. S2CID 24740130.
- ^ а б Rufini V, Calcagni ML, Baum RP (July 2006). "Imaging of neuroendocrine tumors". Semin Nucl Med. 36 (3): 228–47. Дои:10.1053/j.semnuclmed.2006.03.007. PMID 16762613.
- ^ Soga, J. (2003). "Carcinoids and their variant endocrinomas. An analysis of 11842 reported cases". Журнал экспериментальных и клинических исследований рака. 22 (4): 517–30. PMID 15053292.
- ^ Soga, J.; Yakuwa, Y.; Osaka, M. (1999). "Evaluation of 342 cases of mediastinal/thymic carcinoids collected from literature: A comparative study between typical carcinoids and atypical varieties". Анналы торакальной и сердечно-сосудистой хирургии. 5 (5): 285–92. PMID 10550713.
- ^ а б Oberg, K.; Jelic, S.; Esmo Guidelines Working, G. (2008). "Neuroendocrine bronchial and thymic tumors: ESMO Clinical Recommendation for diagnosis, treatment and follow-up". Анналы онкологии. 19: ii102–ii103. Дои:10.1093/annonc/mdn116. PMID 18456740.
- ^ Beasley, M.; Brambilla, E.; Travis, W. (2005). "The 2004 World Health Organization classification of lung tumors". Seminars in Roentgenology. 40 (2): 90–97. Дои:10.1053/j.ro.2005.01.001. PMID 15898407.
- ^ Gustafsson, B.I.; Kidd, M.; Chan, A.; Malfertheiner, M.V.; Modlin, I.M. (2008). "Bronchopulmonary neuroendocrine tumors". Рак. 113 (1): 5–21. Дои:10.1002/cncr.23542. PMID 18473355. S2CID 22143641.
- ^ Wick, M.; Berg, L.; Hertz, M. (1992). "Large cell carcinoma of the lung with neuroendocrine differentiation. A comparison with large cell "undifferentiated" pulmonary tumors". Американский журнал клинической патологии. 97 (6): 796–805. Дои:10.1093/ajcp/97.6.796. PMID 1317668.
- ^ Massironi, S.; Sciola, V.; Peracchi, M.; Ciafardini, C.; Spampatti, M.; Conte, D. (2008). "Neuroendocrine tumors of the gastro-entero-pancreatic system". World Journal of Gastroenterology. 14 (35): 5377–84. Дои:10.3748/wjg.14.5377. ЧВК 2744160. PMID 18803349.
- ^ Modlin, I.M.; Oberg, K.; Chung, D.C.; Jensen, R.T.; De Herder, W.W.; Thakker, R.V.; Caplin, M.; Delle Fave, G.; Kaltsas, G.A.; Krenning, E.P.; Moss, S.F.; Nilsson, O.; Rindi, G.; Salazar, R.; Ruszniewski, P.; Sundin, A. (2008). "Gastroenteropancreatic neuroendocrine tumours". The Lancet Oncology. 9 (1): 61–72. Дои:10.1016/S1470-2045(07)70410-2. PMID 18177818.
- ^ Metz, D.C.; Jensen, R.T. (2008). "Gastrointestinal Neuroendocrine Tumors: Pancreatic Endocrine Tumors". Гастроэнтерология. 135 (5): 1469–92. Дои:10.1053/j.gastro.2008.05.047. ЧВК 2612755. PMID 18703061.
- ^ Griniatsos, J.; Michail, O. (2010). "Appendiceal neuroendocrine tumors: Recent insights and clinical implications". World Journal of Gastrointestinal Oncology. 2 (4): 192–96. Дои:10.4251/wjgo.v2.i4.192. ЧВК 2999180. PMID 21160597.
- ^ Ni, S.; Sheng, W.; Du, X. (2010). "Pathologic research update of colorectal neuroendocrine tumors". World Journal of Gastroenterology. 16 (14): 1713–19. Дои:10.3748/wjg.v16.i14.1713. ЧВК 2852818. PMID 20380002.
- ^ Konishi, T.; Watanabe, T .; Nagawa, H.; Oya, M.; Ueno, M.; Kuroyanagi, H.; Fujimoto, Y.; Akiyoshi, T.; Yamaguchi, T.; Muto, T. (2010). "Treatment of colorectal carcinoids: A new paradigm". World Journal of Gastrointestinal Surgery. 2 (5): 153–56. Дои:10.4240/wjgs.v2.i5.153. ЧВК 2999232. PMID 21160865.
- ^ Soga, J. (2002). "Primary hepatic endocrinomas (carcinoids and variant neoplasms). A statistical evaluation of 126 reported cases". Журнал экспериментальных и клинических исследований рака. 21 (4): 457–68. PMID 12636090.
- ^ C., C.; M., N.; V., M. (2004). "Primary hepatic carcinoid tumours". Е.П.Б.. 6 (1): 13–17. Дои:10.1080/13651820310017228. ЧВК 2020649. PMID 18333038.
- ^ Moriura, S.; Ikeda, S .; Hirai, M.; Naiki, K.; Fujioka, T.; Yokochi, K.; Gotou, S. (1993). "Hepatic gastronoma". Рак. 72 (5): 1547–50. Дои:10.1002/1097-0142(19930901)72:5<1547::AID-CNCR2820720510>3.0.CO;2-C. PMID 8348490.
- ^ Soga, J. (2003). "Primary endocrinomas (carcinoids and variant neoplasms) of the gallbladder. A statistical evaluation of 138 reported cases". Журнал экспериментальных и клинических исследований рака. 22 (1): 5–15. PMID 12725316.
- ^ Soga, J.; Osaka, M.; Yakuwa, Y. (2001). "Gut-endocrinomas (carcinoids and related endocrine variants) of the breast: An analysis of 310 reported cases". Международная хирургия. 86 (1): 26–32. PMID 11890336.
- ^ Murali, R .; Kneale, K.; Lalak, N.; Delprado, W. (2006). "Carcinoid tumors of the urinary tract and prostate". Архив патологии и лабораторной медицины. 130 (11): 1693–1706. Дои:10.1043/1543-2165(2006)130[1693:CTOTUT]2.0.CO;2 (неактивно 09.11.2020). ISSN 1543-2165. PMID 17076534.CS1 maint: DOI неактивен по состоянию на ноябрь 2020 г. (связь)
- ^ Mikuz, G. (1993). "Non-urothelial tumors of the urinary tract". Verhandlungen der Deutschen Gesellschaft für Pathologie. 77: 180–98. PMID 7511278.
- ^ Soga, J.; Osaka, M.; Yakuwa, Y. (2001). "Gut-endocrinomas (carcinoids and related endocrine variants) of the uterine cervix: An analysis of 205 reported cases". Журнал экспериментальных и клинических исследований рака. 20 (3): 327–34. PMID 11718210.
- ^ Usmani, S; Orevi, M; Stefanelli, A; Zaniboni, A; Gofrit, ON; Bnà, C; Illuminati, S; Lojacono, G; Noventa, S; Savelli, G (June 2019). "Neuroendocrine differentiation in castration resistant prostate cancer. Nuclear medicine radiopharmaceuticals and imaging techniques: A narrative review". Критические обзоры в онкологии / гематологии. 138: 29–37. Дои:10.1016/j.critrevonc.2019.03.005. PMID 31092382.
- ^ Davies, AH; Beltran, H; Zoubeidi, A (May 2018). "Cellular plasticity and the neuroendocrine phenotype in prostate cancer". Обзоры природы. Урология. 15 (5): 271–86. Дои:10.1038/nrurol.2018.22. PMID 29460922. S2CID 4732323.
- ^ а б c d е Jensen, R.T.; Berna, M.J.; Bingham, D.B.; Norton, J.A. (2008). "Inherited pancreatic endocrine tumor syndromes: Advances in molecular pathogenesis, diagnosis, management, and controversies". Рак. 113 (7 Suppl): 1807–43. Дои:10.1002/cncr.23648. ЧВК 2574000. PMID 18798544.
- ^ а б Hirsch, N.P.; Murphy, A.; Radcliffe, J. (2001). "Neurofibromatosis: Clinical presentations and anaesthetic implications". Британский журнал анестезии. 86 (4): 555–64. Дои:10.1093/bja/86.4.555. PMID 11573632.
- ^ а б c Lodish, M.B.; Stratakis, C.A. (2010). "Endocrine tumours in neurofibromatosis type 1, tuberous sclerosis and related syndromes". Best Practice & Research Clinical Endocrinology & Metabolism. 24 (3): 439–49. Дои:10.1016/j.beem.2010.02.002. ЧВК 2939061. PMID 20833335.
- ^ а б Dworakowska, D.; Grossman, A.B. (2008). "Are neuroendocrine tumours a feature of tuberous sclerosis? A systematic review". Эндокринный рак. 16 (1): 45–58. Дои:10.1677/ERC-08-0142. PMID 18978035.
- ^ а б OMIM - Интернет-менделевское наследование в человеке. Carney Complex, type 1; CNC1 (OMIM 160980) omim.org
- ^ а б OMIM – Online Mendelian Inheritance in Man. Carney Complex, type 2; CNC2 (OMIM 605244)
- ^ >Bosman, Fred T.; Carneiro, Fatima; Hruban, Ralph H.; Theise, Neil D., eds. (2010). WHO Classification of Tumours of the Digestive System (4-е изд.). Лион: Международное агентство по изучению рака. С. 13–14. ISBN 978-92-832-2432-7.
- ^ Basturk, O; Ян, Z; Тан, LH; Hruban, RH; Adsay, V; McCall, CM; Krasinskas, AM; Jang, KT; Frankel, WL; Balci, S; Sigel, C; Klimstra, DS (2015). "The high-grade (WHO G3) pancreatic neuroendocrine tumor category is morphologically and biologically heterogenous and includes both well differentiated and poorly differentiated neoplasms". Американский журнал хирургической патологии. 39 (5): 683–90. Дои:10.1097/PAS.0000000000000408. ЧВК 4398606. PMID 25723112.
- ^ Amin, Mahul B., ed. (2017). AJCC Cancer Staging Manual (8-е изд.). Springer. п. 351. ISBN 978-3-319-40617-6.
- ^ Amin, Mahul B., ed. (2017). "29 – Neuroendocrine Tumors of the Stomach". AJCC Cancer Staging Manual (8-е изд.). Springer. п. 355. ISBN 978-3-319-40617-6.
- ^ Amin, Mahul B., ed. (2017). "30 – Neuroendocrine Tumors of the Duodenum & Ampulla of Vater". AJCC Cancer Staging Manual (8-е изд.). Springer. п. 369. ISBN 978-3-319-40617-6.
- ^ AJCC, 8th edition: David S Klimstra, Zhaohai Yang. "Pathology, classification, and grading of neuroendocrine neoplasms arising in the digestive system". Своевременно. This topic last updated: Oct 29, 2019.
- ^ Amin, Mahul B., ed. (2017). "32 – Neuroendocrine Tumors of the Appendix". AJCC Cancer Staging Manual (8-е изд.). Springer. п. 392. ISBN 978-3-319-40617-6.
- ^ Amin, Mahul B., ed. (2017). "33 – Neuroendocrine Tumors of the Colon and Rectum". AJCC Cancer Staging Manual (8-е изд.). Springer. п. 399. ISBN 978-3-319-40617-6.
- ^ Amin, Mahul B., ed. (2017). "30 – Neuroendocrine Tumors of the Pancreas". AJCC Cancer Staging Manual (8-е изд.). Springer. С. 415–16. ISBN 978-3-319-40617-6.
- ^ Kimura W, Kuroda A, Morioka Y (July 1991). "Clinical pathology of endocrine tumors of the pancreas. Analysis of autopsy cases". Копать землю. Dis. Наука. 36 (7): 933–42. Дои:10.1007/BF01297144. PMID 2070707. S2CID 20567425. "[In] 800 autopsy cases, ... incidence of tumor was 10% (6/60) in individuals having histiological studies of all sections of the pancreas"
- ^ а б c d Arnold R, Göke R, Wied M, Behr T (2003). "Chapter 15 Neuroendocrine Gastro-Entero-Pancreatic (GEP) Tumors". In Scheppach W, Bresalier RS, Tytgat GN (eds.). Gastrointestinal and Liver Tumors. Берлин: Springer. С. 195–233. ISBN 978-3-540-43462-7.
- ^ а б c d Pommier R. 2003. The role of surgery and chemoembolization in the management of carcinoid. California Carcinoid Fighters Conference. 25 октября, carcinoid.org В архиве 2015-09-15 на Wayback Machine
- ^ Health Communities. Carcinoid Tumor Overview. healthcommunities.com В архиве 2012-03-03 в Wayback Machine
- ^ а б c d е ж грамм час Kvols LK. 2002. Carcinoid Tumors and the Carcinoid Syndrome: What's New in the Therapeutic Pipeline. (The Carcinoid Cancer Foundation: Carcinoid Symposium 2002) carcinoid.org В архиве 2015-01-05 at the Wayback Machine
- ^ а б c d е ж грамм Benson AB, Myerson RJ, and Sasson AR. Pancreatic, neuroendocrine GI, and adrenal cancers. Cancer Management: A Multidisciplinary Approach 13th edition 2010; ISBN 978-0-615-41824-7 Text is available electronically (but may require free registration) at Infosite В архиве 2011-05-15 at the Wayback Machine, cancernetwork.com; accessed November 8, 2015.
- ^ а б Pancreatic Neuroendocrine Tumors (Islet Cell Tumors) Treatment (PDQ) Health Professional Version. Национальный институт рака. 7 марта 2014 г. ncbi.nlm.nih.gov
- ^ Burns WR, Edil BH (March 2012). "Neuroendocrine pancreatic tumors: guidelines for management and update". Current Treatment Options in Oncology. 13 (1): 24–34. Дои:10.1007/s11864-011-0172-2. PMID 22198808. S2CID 7329783.
- ^ Klimstra DS, Modlin IR, Coppola D, et al. (August 2010). "The pathologic classification of neuroendocrine tumors: a review of nomenclature, grading, and staging systems" (PDF). Поджелудочная железа. 39 (6): 707–12. Дои:10.1097/MPA.0b013e3181ec124e. PMID 20664470. S2CID 3735444.
- ^ Bostanci A (2005). "Wildlife biology. A devil of a disease". Наука. 307 (5712): 1035. Дои:10.1126/science.307.5712.1035. PMID 15718445. S2CID 54100368.
The tumors [of Devil facial tumor disease] have been characterized as a neuroendocrine cancer
- ^ Kinver, Mark (January 1, 2010). "Tasmanian devil facial cancer origins 'identified'". BBC. В архиве from the original on January 2, 2010.
- ^ Walsh, Bryan (January 1, 2010). "Decoding the Tasmanian Devil's Deadly Cancer". Время. В архиве from the original on January 8, 2010.
- ^ а б Langley, K. (1994). "The Neuroendocrine Concept Today". Летопись Нью-Йоркской академии наук. 733 (1): 1–17. Bibcode:1994NYASA.733....1L. Дои:10.1111/j.1749-6632.1994.tb17251.x. PMID 7978856. S2CID 33139633.
- ^ а б Ferolla, P.; Faggiano, A.; Mansueto, G.; Avenia, N.; Cantelmi, M.; Giovenali, P.; Del Basso De Caro ML; Milone, F.; Scarpelli, G.; Masone, S.; Santeusanio, F.; Lombardi, G.; Angeletti, G.; Colao, A. (2008). "The biological characterization of neuroendocrine tumors: The role of neuroendocrine markers". Journal of Endocrinological Investigation. 31 (3): 277–86. Дои:10.1007/bf03345602. PMID 18401212. S2CID 25108086.
- ^ Prince, Jim McMorran, Damian Crowther, Stew McMorran, Steve Youngmin, Ian Wacogne, Jon Pleat, Clive. "investigations – General Practice Notebook". www.gpnotebook.co.uk. В архиве из оригинала на 24.02.2017. Получено 2017-02-23.
- ^ а б Oberg, K (July 2005). "Neuroendocrine tumors of the gastrointestinal tract: recent advances in molecular genetics, diagnosis, and treatment". Текущее мнение в области онкологии. 17 (4): 386–91. Дои:10.1097/01.cco.0000167739.56948.a9. PMID 15933475. S2CID 208286399.
- ^ van Essen, Martijn; Sundin, Anders; Krenning, Eric P.; Kwekkeboom, Dik J. (February 2014). "Neuroendocrine tumours: the role of imaging for diagnosis and therapy". Обзоры природы Эндокринология. 10 (2): 102–14. Дои:10.1038/nrendo.2013.246. ISSN 1759-5029. PMID 24322649. S2CID 40129404.
- ^ Hofman, M.S.; Kong, G.; Neels, O.C.; Eu, P.; Hong, E.; Hicks, R.J. (2012). «Высокое управляющее воздействие ПЭТ / КТ Ga-68 DOTATATE (GaTate) для визуализации нейроэндокринных и других опухолей, экспрессирующих соматостатин». Journal of Medical Imaging and Radiation Oncology. 56 (1): 40–47. Дои:10.1111/j.1754-9485.2011.02327.x. PMID 22339744. S2CID 21843609.
- ^ а б Hofman, M.S.; Hicks, R.J. (2012). "Changing paradigms with molecular imaging of neuroendocrine tumors". Открытие медицины. 14 (74): 71–81. PMID 22846204. Получено 8 ноября, 2015.
- ^ Hofland, Johannes; Kaltsas, Gregory; de Herder, Wouter W (4 March 2020). "Advances in the Diagnosis and Management of Well-Differentiated Neuroendocrine Neoplasms". Эндокринные обзоры. 41 (2): 371–403. Дои:10.1210/endrev/bnz004. ЧВК 7080342. PMID 31555796. Получено 24 октября 2020.
- ^ Nilica, Bernhard; Waitz, Dietmar; Stevanovic, Vlado; Uprimny, Christian; Kendler, Dorota; Buxbaum, Sabine; Warwitz, Boris; Gerardo, Llanos; Henninger, Benjamin (2016-08-01). "Direct comparison of 68Ga-DOTA-TOC and 18F-FDG PET/CT in the follow-up of patients with neuroendocrine tumour treated with the first full peptide receptor radionuclide therapy cycle". Европейский журнал ядерной медицины и молекулярной визуализации. 43 (9): 1585–92. Дои:10.1007/s00259-016-3328-2. ISSN 1619-7070. ЧВК 4932132. PMID 26922350.
- ^ Berretta, M. (2010). "Biomarkers in neuroendocrine tumors". Границы биологических наук. S2: 332–42. Дои:10.2741/s68. PMID 20036951.
- ^ Mukhopadhyay S, Dermawan JK, Lanigan CP, Farver CF (August 2018). "Insulinoma-associated protein 1 (INSM1) is a sensitive and highly specific marker of neuroendocrine differentiation in primary lung neoplasms: an immunohistochemical study of 345 cases, including 292 whole-tissue sections". Современная патология. 32 (1): 100–09. Дои:10.1038/s41379-018-0122-7. PMID 30154579. S2CID 52110673.
- ^ Cameron K Tebbi, MD; Chief Editor: Max J Coppes, MD, PhD, MBA; и другие. (1 Apr 2014). "Carcinoid Tumor". Medscape.com. WebMD LLC. В архиве из оригинала 15 декабря 2014 г.. Получено 3 сентября 2014.CS1 maint: несколько имен: список авторов (связь)
- ^ а б c Warner, R.R.P. (2005). "Enteroendocrine Tumors Other Than Carcinoid: A Review of Clinically Significant Advances". Гастроэнтерология. 128 (6): 1668–84. Дои:10.1053/j.gastro.2005.03.078. PMID 15887158.
- ^ а б c Öberg, K. (1998). "Carcinoid Tumors: Current Concepts in Diagnosis and Treatment". The Oncologist. 3 (5): 339–45. Дои:10.1634/theoncologist.3-5-339. PMID 10388123.
- ^ Oberg, K.; Akerstrom, G.; Rindi, G.; Jelic, S.; Esmo Guidelines Working, G. (2010). "Neuroendocrine gastroenteropancreatic tumours: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up". Анналы онкологии. 21: v223–v227. Дои:10.1093/annonc/mdq192. PMID 20555086.
- ^ nccn.org
- ^ National Cancer Institute.Islet Cell Tumors (Endocrine Pancreas) Cance.gov В архиве 2011-06-07 на Wayback Machine
- ^ Национальный институт рака. Gastrointestinal Carcinoid Tumors Treatment Cance.gov В архиве 2011-06-27 на Wayback Machine
- ^ Национальный институт рака. Merkel cell tumors, Cance.gov В архиве 2011-06-07 на Wayback Machine
- ^ Национальный институт рака. Pheochromocytoma and Paraganglioma Cance.gov В архиве 2011-06-07 на Wayback Machine
- ^ "Neuroendocrine tumors, NCCN Guidelines Version 1.2015" (PDF). NCCN Guidelines. National Comprehensive Cancer Network, Inc. November 11, 2014. Получено 25 декабря, 2014.
- ^ Oberg, K.; Kvols, L.; Caplin, M.; Delle Fave, G.; De Herder, W.; Rindi, G.; Ruszniewski, P.; Woltering, E.; Wiedenmann, B. (2004). "Consensus report on the use of somatostatin analogs for the management of neuroendocrine tumors of the gastroenteropancreatic system". Анналы онкологии. 15 (6): 966–73. Дои:10.1093/annonc/mdh216. PMID 15151956.
- ^ asco.org В архиве 2012-03-23 в Wayback Machine; accessed November 8, 2015.
- ^ Caplin ME, Pavel M, Cwikla JB, et al. (July 17, 2014). "Lanreotide in Metastatic Enteropancreatic Neuroendocrine Tumors". Медицинский журнал Новой Англии. 371 (3): 224–33. Дои:10.1056/NEJMoa1316158. PMID 25014687.
- ^ а б Öberg K. Neuroendocrine Gastroenteropancreatic Tumours: Current Views on Diagnosis and Treatment. Business Briefing. European Oncology Review 2005; С. 1–6.
- ^ Strosberg, Jonathan; El-Haddad, Ghassan; Wolin, Edward; Hendifar, Andrew; Yao, James; Chasen, Beth; Mittra, Erik; Kunz, Pamela L.; Kulke, Matthew H. (2017-01-11). «Фаза 3 исследования 177Lu-дотатата для нейроэндокринных опухолей средней кишки». Медицинский журнал Новой Англии. 376 (2): 125–35. Дои:10.1056/nejmoa1607427. HDL:2445/125256. ЧВК 5895095. PMID 28076709.
- ^ Kratochwil, C.; Giesel, F. L.; Bruchertseifer, F.; Mier, W.; Apostolidis, C.; Boll, R.; Murphy, K.; Haberkorn, U.; Morgenstern, A. (2014-11-01). "213Bi-DOTATOC receptor-targeted alpha-radionuclide therapy induces remission in neuroendocrine tumours refractory to beta radiation: a first-in-human experience". Европейский журнал ядерной медицины и молекулярной визуализации. 41 (11): 2106–19. Дои:10.1007/s00259-014-2857-9. ISSN 1619-7070. ЧВК 4525192. PMID 25070685.
- ^ Kashyap, R; Hofman, M. S.; Майкл, М; Kong, G; Akhurst, T; Eu, P; Zannino, D; Hicks, R. J. (2015). "Favourable outcomes of (177)Lu-octreotate peptide receptor chemoradionuclide therapy in patients with FDG-avid neuroendocrine tumours". Европейский журнал ядерной медицины и молекулярной визуализации. 42 (2): 176–85. Дои:10.1007/s00259-014-2906-4. PMID 25209134. S2CID 20740102.
- ^ Hofman, M. S.; Майкл, М; Kashyap, R; Hicks, R. J. (2015). "Modifying the Poor Prognosis Associated with 18F-FDG-Avid NET with Peptide Receptor Chemo-Radionuclide Therapy (PRCRT)". Журнал ядерной медицины. 56 (6): 968–69. Дои:10.2967/jnumed.115.154500. PMID 25814516. S2CID 207407820.
- ^ а б Fong, T and Schoenfield LJ. Arterial Chemotherapy Infusion of the Liver (and) Chemoembolization of the Liver (TACE) medicinenet.com В архиве 2014-12-24 на Wayback Machine; accessed November 8, 2015.
- ^ а б Welsh, J.; Kennedy, A.; Thomadsen, B. (2006). "Selective internal radiation therapy (SIRT) for liver metastases secondary to colorectal adenocarcinoma". International Journal of Radiation OncologyBiologyPhysics. 66 (2): S62–S73. Дои:10.1016/j.ijrobp.2005.09.011. PMID 16979443.
- ^ Van De Wiele, C.; Defreyne, L.; Peeters, M .; Lambert, B. (2009). "Yttrium-90 labelled resin microspheres for treatment of primary and secondary malignant liver tumors". The Quarterly Journal of Nuclear Medicine and Molecular Imaging. 53 (3): 317–24. PMID 19521311.
- ^ Salem, R.; Thurston, K.; Carr, B.; Goin, J.; Geschwind, J. (2002). "Yttrium-90 microspheres: Radiation therapy for unresectable liver cancer". Журнал сосудистой и интервенционной радиологии. 13 (9 Pt 2): S223–S229. Дои:10.1016/S1051-0443(07)61790-4. PMID 12354840.
- ^ Masters, Alexander (2014-10-14). "A plutocratic proposal". Мозаика. The Wellcome Trust. В архиве из оригинала от 29.05.2016. Получено 2016-07-03.
- ^ "iCancer web site". icancer.org.uk. В архиве из оригинала на 2016-07-14. Получено 2016-07-03.
- ^ Masters, Alexander (2016-07-02). "Can crowdfunding really cure cancer? Alexander Masters investigates a pioneering new project". Телеграф. В архиве из оригинала от 03.07.2016. Получено 2016-07-03.
- ^ а б Öberg, K.; Castellano, D. (2011). "Current knowledge on diagnosis and staging of neuroendocrine tumors". Cancer and Metastasis Reviews. 30: 3–7. Дои:10.1007/s10555-011-9292-1. PMID 21311954. S2CID 29720754.
- ^ Kimura, W.; Kuroda, A.; Morioka, Y. (1991). "Clinical pathology of endocrine tumors of the pancreas". Пищеварительные заболевания и науки. 36 (7): 933–42. Дои:10.1007/BF01297144. PMID 2070707. S2CID 20567425.
- ^ а б c d Modlin, I.M.; Shapiro, M.D.; Kidd, M. (2004). "Siegfried oberndorfer: Origins and perspectives of carcinoid tumors". Патология человека. 35 (12): 1440–51. Дои:10.1016/j.humpath.2004.09.018. PMID 15619202.
внешняя ссылка
- The Neuroendocrine Cancer Awareness Network (NCAN)
- Нейроэндокринная опухоль в Керли
- Фонд исследования нейроэндокринных опухолей
| Классификация |
|---|
