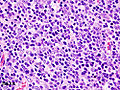
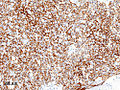
Тимома - Thymoma
| Тимома | |
|---|---|
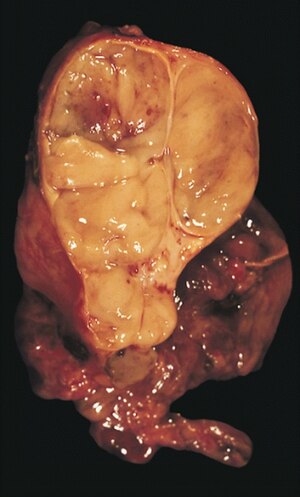 | |
| Инкапсулированная тимома (смешанный лимфоцитарный и эпителиальный тип) | |
| Специальность | Онкология, кардиоторакальная хирургия |
| Обычное начало | Совершеннолетие |
| Уход | хирургическое удаление, химиотерапия (в злокачественных случаях). |
А тимома это опухоль происходящий из эпителиальные клетки из вилочковая железа это может быть доброкачественный или же злокачественный. Тимомы часто связаны с нервно-мышечным заболеванием. миастения;[1] тимома обнаруживается у 20% пациентов с миастенией.[2] После постановки диагноза тимомы могут быть удалены хирургическим путем. В редких случаях злокачественной опухоли химиотерапия может быть использовано.
Признаки и симптомы
У трети всех людей с тимомой есть симптомы, вызванные сдавлением окружающих органов обширной массой. Эти проблемы могут принимать форму синдром верхней полой вены, дисфагия (затруднение глотания), кашель, или же грудная боль.[1]
У трети пациентов обнаруживаются опухоли, потому что они связаны аутоиммунное заболевание. Как упоминалось ранее, наиболее распространенным из этих состояний является миастения (MG); 10–15% пациентов с MG имеют тимому и, наоборот, 30–45% пациентов с тимомами имеют MG. Дополнительные связанные аутоиммунные состояния включают: полиорганный аутоиммунитет, связанный с тимомой, чистая аплазия эритроцитов и Хороший синдром (тимома с комбинированный иммунодефицит и гипогаммаглобулинемия ). Другие зарегистрированные ассоциации заболеваний связаны с острый перикардит, агранулоцитоз, очаговая алопеция, язвенный колит, Болезнь Кушинга, гемолитическая анемия, лимбическая энцефалопатия, миокардит, нефротический синдром, пангипопитуитаризм, злокачественная анемия, полимиозит, ревматоидный артрит, саркоидоз, склеродермия, сенсомоторная радикулопатия, синдром скованного человека, системная красная волчанка и тиреоидит.[1][3]
От одной трети до половины всех людей с тимомой вообще не имеют симптомов, и опухоль определяется на рентгенограмма грудной клетки или же Компьютерная томография / компьютерная томография выполнено для несвязанной проблемы.[1]
Патология
Тимома происходит от эпителиальный популяция клеток в тимусе и несколько микроскопических подтипов теперь распознаются.[1] Существует три основных гистологических типа тимомы, в зависимости от вида клеток под микроскопом:
- Тип А, если эпителиальные клетки имеют овальную или веретенообразную форму (меньше лимфоцитов);
- Тип B, если у них есть эпителиоид[требуется разъяснение ] форма (Тип B имеет три подтипа: B1 (богатый лимфоцитами), B2 (кортикальный) и B3 (эпителиальный).);[4]
- Тип AB, если опухоль содержит комбинацию обоих типов клеток.
Клетки коркового эпителия тимуса имеют обильную цитоплазму, везикулярное ядро с тонко разделенным хроматином, а мелкие ядрышки и цитоплазматические филаменты контактируют с соседними клетками. Тимусно-мозговые эпителиальные клетки, напротив, имеют веретенообразную форму с овальным плотным ядром и скудной цитоплазмотимомой, если больше повторяют черты корковых клеток. быть менее добрым.
Диагностика
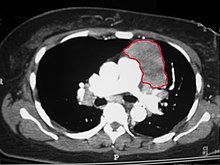

При подозрении на тимому Компьютерная томография / компьютерная томография обычно выполняется для оценки размера и степени опухоли, а образец поражения берется с помощью иглы под контролем компьютерной томографии. биопсия. Повышенное усиление сосудов на компьютерной томографии может указывать на злокачественное новообразование, как и плевральные отложения.[1] Ограничено[требуется разъяснение ] биопсия связана с очень небольшим риском пневмомедиастинум или же медиастинит и еще меньший риск повреждения сердце или крупные кровеносные сосуды. Иногда тимома метастазирует, например, в брюшную полость.[5]
Диагноз ставится при гистологическом исследовании патологом после получения образца ткани новообразования. Окончательная классификация опухоли и стадия патологии проводится после формального[требуется разъяснение ] хирургическое удаление опухоли тимуса.
Выбранные лабораторные тесты можно использовать для поиска связанных проблем или возможного распространения опухоли. К ним относятся: полный анализ крови, электрофорез белков, антитела к рецептор ацетилхолина (свидетельствует о миастении), электролиты, ферменты печени и функция почек.[1]
Постановка
Система стадирования Масаока широко используется и основана на анатомической степени заболевания на момент операции:[6]
- I: полностью инкапсулированный
- IIA: микроскопическая инвазия через капсулу в окружающую жировую ткань.
- IIB: Макроскопическая инвазия в капсулу
- III: Макроскопическая инвазия в соседние органы
- IVA: плевральные или перикардиальные имплантаты
- IVB: лимфогенные или гематогенные метастазы в отдаленные (внегрудные) участки
Уход
Хирургия - это основа лечения тимомы. Если опухоль явно инвазивная и большая, до операции можно использовать предоперационную (неоадъювантную) химиотерапию и / или лучевую терапию для уменьшения размера и улучшения резектабельности. Когда опухоль находится на ранней стадии (от Масаока I до IIB), дальнейшая терапия не требуется. Удаление вилочковой железы у взрослых, по-видимому, не вызывает иммунодефицит. Однако у детей послеоперационный иммунитет может быть ненормальным, поэтому рекомендуется вакцинация от нескольких инфекционных агентов. Инвазивные тимомы могут потребовать дополнительного лечения лучевой и химиотерапией (циклофосфамид, доксорубицин и цисплатин ).[1][нужна цитата ]. Рецидивы тимомы описаны в 10-30% случаев до 10 лет после хирургической резекции, и в большинстве случаев рецидивы плевры можно удалить. В последнее время хирургическое удаление рецидивов плевры может сопровождаться гипертермической химиотерапией внутригрудной перфузии или внутригрудная гипертермическая перфузионная химиотерапия (ITH).
Прогноз
Прогноз для тимом III или IV стадии намного хуже, чем для опухолей I и II стадии. Инвазивные тимомы в редких случаях также могут метастазировать, как правило, плевра, кости, печень или же мозг примерно в 7% случаев.[1] Исследование показало, что чуть более 40% наблюдаемых пациентов с опухолями III и IV стадии выживали в течение как минимум 10 лет после постановки диагноза. Средний возраст этих пациентов на момент постановки диагноза тимомы составлял 57 лет. [7]
Пациенты, перенесшие тимэктомию по поводу тимомы, должны быть предупреждены о возможных серьезных побочных эффектах после вакцинации против желтой лихорадки. Вероятно, это вызвано неадекватным Т-клеточным ответом на живую аттенуированную вакцину против желтой лихорадки. Сообщений о смерти не поступало.[нужна цитата ]
Эпидемиология
Мужчины и женщины в равной степени подвержены тимомам. Типичный возраст при постановке диагноза - 30-40 лет, хотя случаи описаны в каждой возрастной группе, включая детей.[1]
Галерея

Инкапсулированная кистозная тимома.

Местно-инвазивная ограниченная тимома (смешанная лимфоцитарно-эпителиальная, смешанная полигональная и веретеновидная).
Гистопатологическое изображение тимомы типа B1. Хирургическое удаление новообразования переднего средостения. Окраска гематоксилином и эозином.
Гистопатологическое изображение тимомы типа B1. Хирургическое удаление новообразования переднего средостения. Иммуноокрашивание цитокератина САМ5.2.
Гистопатологическое изображение неинвазивной тимомы типа B1, удаленной хирургическим путем. Гематоксилин и эозин.

Тимома. Образец FNA. Полевое пятно.
Смотрите также
Рекомендации
- ^ а б c d е ж грамм час я j Томас CR, компакт-диск Райта, Loehrer PJ (июль 1999 г.). «Тимома: современное состояние». Журнал клинической онкологии. 17 (7): 2280–9. Дои:10.1200 / JCO.1999.17.7.2280. PMID 10561285.
- ^ Митчелл, Ричард Шеппард; Кумар, Винай; Роббинс, Стэнли Л .; Аббас, Абул К .; Фаусто, Нельсон (2007). Основная патология Роббинса. Saunders / Elsevier. ISBN 978-1-4160-2973-1.[страница нужна ]
- ^ Бернар С., Фрих Х., Паске Ф., Керевер С., Джамиллу И., Тронк Ф., Гвиберт Б., Исаак С., Девуассу М., Шалабрейсс Л., Бруссол С., Петио П., Жирар Н., Сев П. (январь 2016 г.). «Тимома, связанная с аутоиммунными заболеваниями: 85 случаев и обзор литературы». Отзывы об аутоиммунности. 15 (1): 82–92. Дои:10.1016 / j.autrev.2015.09.005. PMID 26408958.
- ^ Дадманеш Ф., Секихара Т., Розай Дж. (Май 2001 г.). «Гистологическое типирование тимомы по новой классификации Всемирной организации здравоохранения». Клиники хирургии грудной клетки Северной Америки. 11 (2): 407–20. PMID 11413764.
- ^ ван Геффен WH, Sietsma J, Roelofs PM, Hiltermann TJ (декабрь 2011 г.). «Злокачественное новообразование забрюшинного пространства - редкое проявление рецидивирующей тимомы». Отчеты о делах BMJ. 2011: bcr0920114737. Дои:10.1136 / bcr.09.2011.4737. ЧВК 3229325. PMID 22674945.
- ^ Масаока А., Монден Ю., Накахара К., Таниока Т. (декабрь 1981 г.). «Последующее исследование тимом с уделением особого внимания их клиническим стадиям». Рак. 48 (11): 2485–92. Дои:10.1002 / 1097-0142 (19811201) 48:11 <2485 :: AID-CNCR2820481123> 3.0.CO; 2-R. PMID 7296496.
- ^ Уилкинс КБ, Шейх Э., Грин Р., Патель М., Джордж С., Такано М., Динер-Вест М., Уэлш Дж., Ховард С., Аскин Ф., Балкли Г.Б. (октябрь 1999 г.). «Клинико-патологические предикторы выживаемости больных тимомой». Анналы хирургии. 230 (4): 562–72, обсуждение 572–4. Дои:10.1097/00000658-199910000-00012. ЧВК 1420905. PMID 10522726.
внешняя ссылка
| Классификация | |
|---|---|
| Внешние ресурсы |